 Viewer voor webcontent
Viewer voor webcontent
Calamiteiten 2020
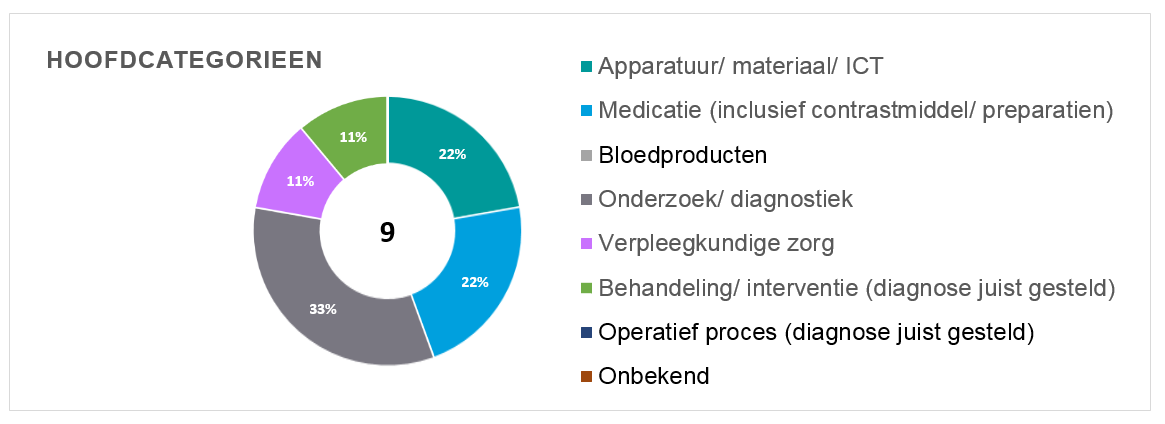
In 2020 zijn in het HagaZiekenhuis 27 mogelijke calamiteiten bij de directie gemeld waarna een 24-uurs overleg is uitgevoerd. Hiervan zijn in totaal 9 calamiteiten gemeld bij de IGJ en onderzocht door de calamiteitencommissie. Deze calamiteiten zijn onderverdeeld in de volgende hoofdgebeurtenissen:
Oorzaken van calamiteiten
Meestal is een calamiteit het gevolg van een combinatie van meerdere opeenvolgende oorzaken, soms ook gecombineerd met specifieke factoren die met de patiënt te maken hebben.
De calamiteiten van 2020 zijn onderverdeeld in de volgende 4 basisoorzaken:
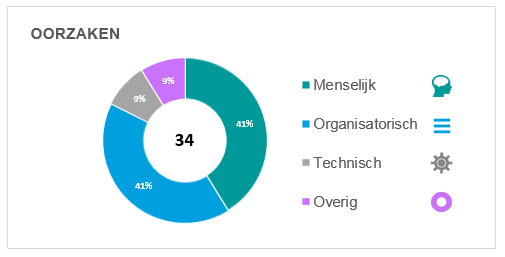
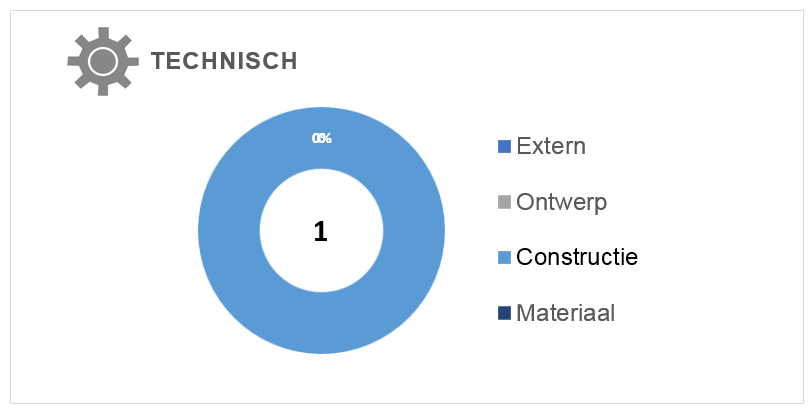
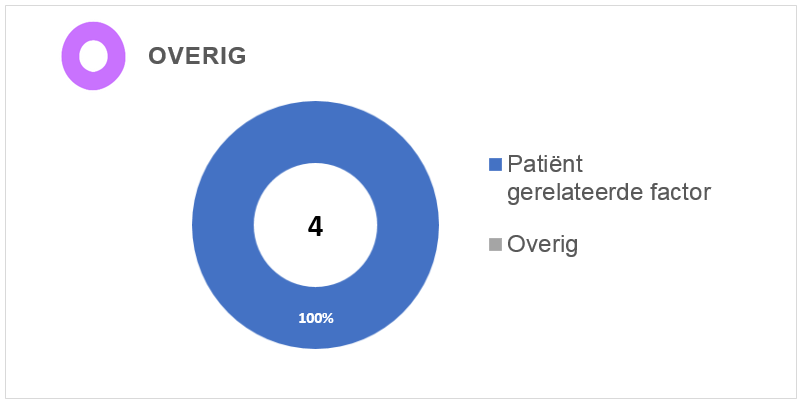
Van de totaal 9 calamiteiten lagen hier in totaal 36 basisoorzaken aan ten grondslag: 21 menselijke, 11 organisatorische, 1 technische en 4 overige factoren.
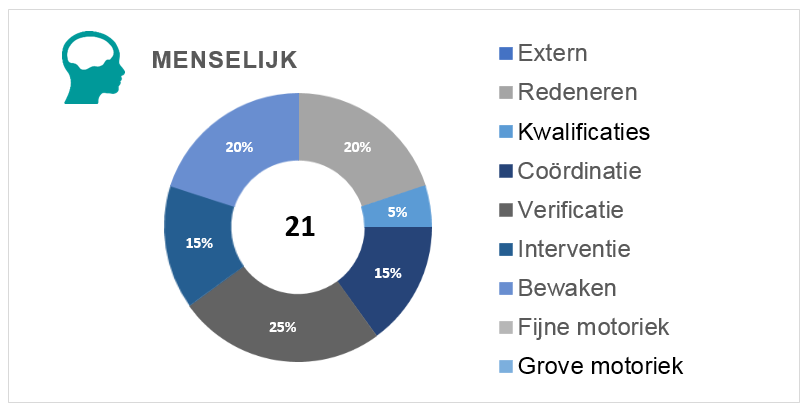
Hieronder zijn de factoren bij de menselijke basisoorzaken in meer detail grafisch weergegeven:
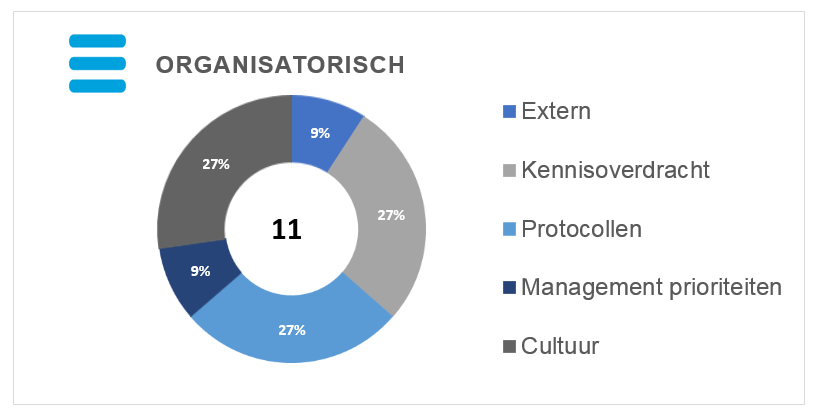
Hieronder zijn de organisatorische basisoorzaken in meer detail grafisch weergegeven:
Hieronder zijn de technische basisoorzaken in meer detail grafisch weergegeven:
Hieronder zijn de overige basisoorzaken in meer detail grafisch weergegeven:
Verbetermaatregelen
Elk onderzochte calamiteit levert verbetermaatregelen op voor het ziekenhuis. Ook delen we de verbeterpunten binnen de afdelingen, zodat alle medewerkers ervan kunnen leren.
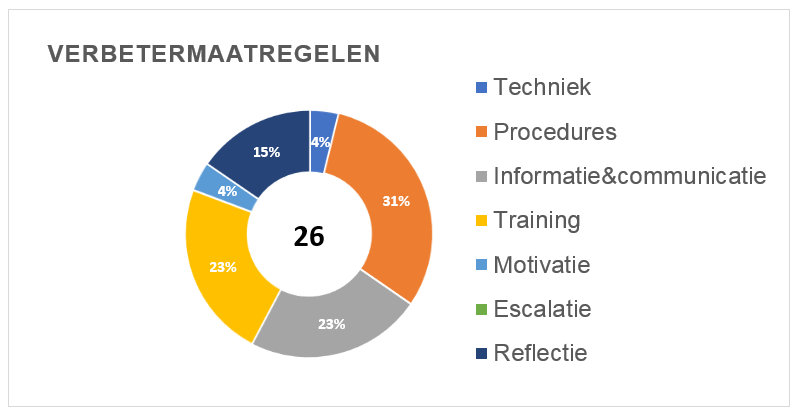
In 2020 zijn er 26 verbetermaatregelen voorgesteld. Vaak zijn dit verbeteringen in de procedures, maar ook veranderingen in de techniek, de informatie & communicatie komen voor. Verder zijn verbeteringen aan trainingen van zorgprofessionals doorgevoerd op basis van de aanbevelingen.
Hieronder zijn de type genomen verbetermaatregelen in meer detail grafisch weergegeven:
De leerpunten en aanbevelingen worden altijd besproken in het betrokken team en komen ook terug in lessen en bijeenkomsten voor zorgprofessionals binnen het ziekenhuis.
Betrokkenheid van familie of patiënt

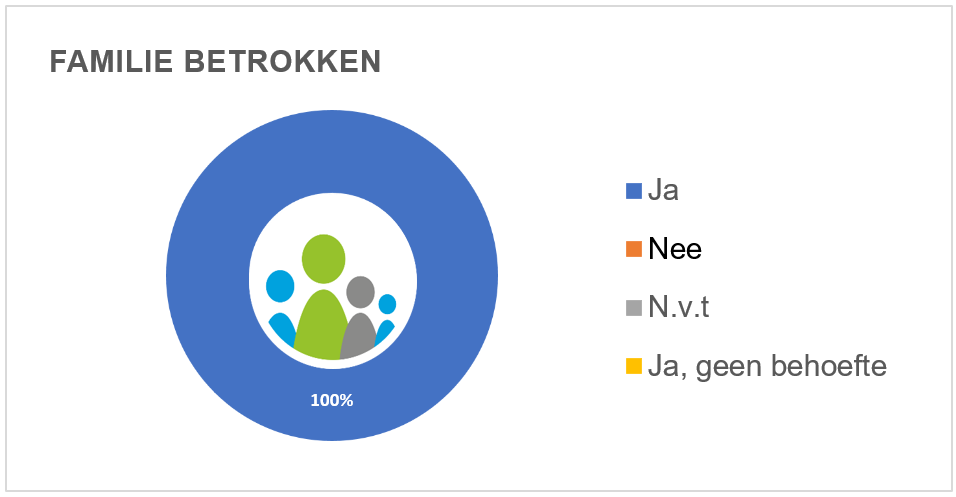
We stellen de patiënt of familie altijd op de hoogte van een calamiteitenonderzoek. Ook krijgen zij een uitnodiging van het onderzoeksteam voor een gesprek tijdens en een na afronding van het onderzoek. In dit tweede gesprek worden de uitkomsten van het calamiteitenonderzoek met de betrokken patiënt of familie besproken. Dit is in alle gevallen ook gebeurd.
Hieronder is de betrokkenheid van de familie grafisch weergegeven:
Totaaloverzicht calamiteiten
Tenslotte vind u onderstaand een grafische weergave van het totaaloverzicht van de calamiteiten uit 2020.
In deze tabel kunt u zien welke subcategorieën (lees: waar in het zorgproces ging het mis) een rol hebben gespeeld bij de gemelde calamiteiten. Bij eenzelfde hoofdcategorie als ‘Medicatie’ kan bij de ene patiënt het mis zijn gegaan omdat de medicatie ‘onterecht gestopt’ is en bij een andere patiënt doordat een ‘verkeerde medicament’ is gegeven. Deze onderverdeling in subcategorieën helpt ons om gericht verbetermaatregelen op te stellen met als uiteindelijk doel het zorgproces waar nodig nog veiliger te maken.

Leren van fouten
Ook in een ziekenhuis worden fouten gemaakt. Het is in het grootste belang van alle betrokkenen om deze fouten zo goed mogelijk te onderzoeken, ervan te leren en verbeteracties door te voeren. Dit helpt ons bij het geven van nog betere zorg aan onze patiënten.

